睡眠障害について知っておきましょう!
1.睡眠障害とは
睡眠障害は大きく分けると、不眠症、睡眠関連呼吸障害、過眠症、概日リズム睡眠障害、睡眠関連運動障害、睡眠時随伴症の6つに分かれます。このうちのどのタイプの睡眠障害なのかを見極めることが重要で、その治療法も異なってきます。
| (1) | 不眠症:なかなか眠れないという入眠困難、夜中に何度も目がさめる、その後、すぐに寝付けない中途覚醒、朝早く起きる、その後、寝付けない早期覚醒、眠りが浅く熟睡した感じがしない熟眠障害などがあります。その原因には環境要因、身体要因、精神的な要因、生活習慣的な要因があり、どれに当てはまるのかを見極めることが重要です。 |
| (2) | 睡眠関連呼吸障害:睡眠中に呼吸障害をおこす病気の一つです。閉塞性・中枢性睡眠時無呼吸低呼吸症候群、チェーン・ストークス呼吸症候群、睡眠時低換気症候群、上気道抵抗症候群などがあります。特に歯科医療は、閉塞性睡眠時無呼吸症候群及び上気道抵抗症候群に関与します。 |
| (3) | 過眠症:日中に耐えがたい眠気がおこりどんな状況であっても眠ってしまう病気で、有名なものにナルコレプシーがあります。原因としては脳内の異常や、夜間によく眠れていないということがあります。 |
| (4) | 概日リズム睡眠障害:体内時計のリズムと睡眠時間のサイクルがあわないことにより起こる睡眠障害です。夜勤と日勤が常に変わる勤務体系や、日光を浴びない生活習慣により、体内時計がずれることなどにより起こります。 |
| (5) | 睡眠関連運動障害:むずむず脚症候群と呼ばれるものや周期性四肢運動障害などがあります。むずむず脚症候群は眠ろうとする際に、脚がむずむずするといった異常感覚が生じ、それが気になって眠れない睡眠障害です。原因は明らかになっていませんが、中枢神経系の異常とされ、特に脳内物質ドーパミンが関連していると考えられています。周期性四肢運動障害は眠っている間に四肢が突然動いたり、けいれんしたりすることにより眠れない睡眠障害です。これも原因は不明といわれています。 |
| (6) | 睡眠時随伴症:睡眠時遊行症、悪夢、夜驚症、レム睡眠行動障害などがあります。これらは、睡眠中や入眠時、覚醒途中に、突然動き回ったり、大声を上げたり、悪夢を見たりする睡眠障害です。 |
2.睡眠時無呼吸低呼吸症候群とは
睡眠中に呼吸障害を起こす病気の一つです。
睡眠中に何らかの原因で気道が閉じたり、狭くなって呼吸が止まる(無呼吸)、弱くなる、いびきをかく(低呼吸)、などの症状が発現し、苦しくなって起きることを繰り返す病気です。
3.睡眠時無呼吸低呼吸症候群になると
この状態が続くと良質な睡眠が取れず日中に強い眠気を起こして、判断力や集中力の低下が起こり、重大な事故や労働災害などにつながる可能性があり、近年、社会的にも注目を浴びています。
また、睡眠中に無呼吸、低呼吸が起こると、低酸素血症や高炭酸ガス血症となり、心臓、肺、循環器系などに負担がかかり、高血圧、心臓疾患、脳血管障害などを引き起こし、突然死の原因になるとも言われています。また、高脂血症、糖尿病、自律神経の異常やうつ病等の精神疾患にも関連すると考えられています。
‘いびきが大きい’‘睡眠中に息が止まっている’などの症状から気付くことが多いようです。
4.睡眠時無呼吸低呼吸症候群の検査法
まず、患者さんの現在の睡眠の評価をします。睡眠時間がしっかりと取れていることが大前提ですが、昼間の眠気がどの程度か?不眠症状の既往は?といった睡眠環境や睡眠習慣、薬物の使用の有無、飲酒の習慣、精神的ストレスの有無などを確認します。その上で、肥満や糖尿病、高血圧、脂質代謝異常、心疾患、呼吸器疾患、うつ病などの既往歴などが参考になります。質問の方法として、睡眠日誌、ピッツバーク睡眠質問票、エプワース眠気尺度などがあります。代表的なものエプワース眠気尺度を紹介しますので試してみてください。 10点以上あれば要注意、15点以上なら精査をお勧めします。
| (1) | エプワース眠気尺度(ESS:Epworth Sleepiness Scale) |
|---|---|
| 日常生活でよく見られる眠気をもたらす8つの状況の各々における眠気のレベルを被検者が選択し、ESS総合得点を算出することにより日中の眠気を評価します。10点以上で眠気が強いと判断しますが、眠気が日常化している患者さんでは過小評価してしまうことがあります。 |

| (2) | 各種睡眠検査 |
|---|---|
| 睡眠呼吸障害などの睡眠中の異常を評価する、簡易型睡眠検査や終夜睡眠ポリグラフ(PSG)と日中の眠気を評価する、多回睡眠潜時検査(MSLT)と覚醒維持検査(MWT)などがあります。 | |
| ① | 簡易型睡眠検査 |
| 口・鼻の気流の変化や、SpO2の変化、胸郭や腹腔の動きなどの呼吸運動、脈拍を計測することにより、呼吸状態の評価が可能です。しかし、睡眠状態の評価はできません。 | |
| ② | 終夜睡眠ポリグラフ検査:PSG |
| 現在のところ、最も確実な診断方法です。脳波、眼球運動、筋電図(オトガイ部、下肢)、呼吸、胸腹部運動、動脈血酸素飽和度、心電図、いびき、体位などを測定し、睡眠深度や睡眠中の生理現象を総合的に評価します。 | |
| ③ | MSLT |
| 静かに暗くした快適な検査室で、静かに横になり、快適と思う姿勢を取り、眼をつぶった状態での入眠までの時間(入眠潜時:sleep latency)を計測し、眠気の強さを評価する方法です。日中の眠気は時間帯によって異なるため、日中2時間おきに4-5回の計測を行う必要があります。健常人では平均入眠潜時は10分以上であり、5分以下の場合は異常な眠気、5~10分は境界型とされます。 | |
| ④ | MWT |
| 覚醒を維持できるかを評価する方法で、MSLTと同様に眠気を誘う環境下にして、リクライニングチェアかベッドで楽な姿勢を保たせ、眠らないように指示を出した状態での、入眠潜時及び入眠時REM睡眠を測定します。平均睡眠潜時が8分以下を異常としていますが、8~40分の間は意味付けが困難であるため、臨床所見と合わせて判断する必要があります。 これらの検査は医科診療機関で行われます。 |
|
| (3) | 顎顔面部の形態検査 |
| ① | 口腔内所見 |
| 閉塞性睡眠時無呼吸低呼吸症候群の疑いがある場合は、下顎と上顎の位置関係、歯列弓の幅や大きさ、舌の大きさや軟口蓋や口蓋弓との位置関係、口蓋扁桃の大きさ、舌根から、咽頭後壁までの距離等を評価し確認します。閉塞性睡眠時無呼吸低呼吸症候群では、下顎が後退している、歯列弓が狭窄している、舌が大きい、軟口蓋が低位にある、開口時に口蓋垂や扁桃が見えない、扁桃が肥大しているなどが特徴です。 | |
| (4) | 画像検査 |
| エックス線頭部規格写真、CT、MRIなどの各種画像検査により、顎顔面形態や閉塞の部位を確認します。 |
5.閉塞性睡眠時無呼吸低呼吸症候群(OSAS)の診断と治療法
| (1) | 診断 |
|---|---|
| 睡眠時にいびきや無呼吸の症状があり、日中に眠気などの臨床症状があり、PSG検査にて1時間あたりの無呼吸低呼吸指数(AHI)が5回以上あるものを閉塞性睡眠時無呼吸低呼吸症候群と診断します。現在の日本の保険診療の基準ではAHI<5を単純いびき症、5≦AHI<20を軽症、20≦AHIを重症と判定しています。 | (2) | 治療法 |
| まずは肥満がある方では減量療法が第1選択となります。その上で経鼻的持続気道陽圧療法(CPAP)、耳鼻科的な外科療法、口腔内装置、顎顔面外科療法などが選択されます。 | |
| ① | 減量療法 |
| 食事療法や運動療法を行うことにより肥満を軽減させることが主となります。 | |
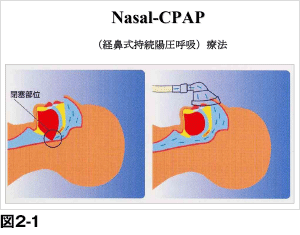
| ② | CPAP療法(図2-1,2) |
| 閉塞や狭窄している上気道に対し、鼻から一定の陽圧の空気を送り込むことにより、舌や軟口蓋を押し上げ気道を広げる方法です。適切な陽圧はそれぞれ異なるため、効果を確認しながらその陽圧を設定していきます。AHI≧20の場合、保険適用となります。 |
| 3) | 耳鼻科的な外科療法 |
|---|---|
| こどものOSASの原因として多い、アデノイドに対しては、アデノイド切除術、扁桃の肥大を認める場合は扁桃摘出術を行い、上気道の容積を拡げます。また、舌の肥大などを認める際は、舌縮小術を行い舌の容積を小さくすることにより、気道の容積を拡げます。これらの治療法は、小児には効果があると言われていますが、成人においては、効果が一定ではないため、画像検査によりその適応症例を見極めることが大切です。そのほかに、口蓋垂が長い、のどの奥が狭いなど場合はのどを拡げる手術、鼻茸がある、蓄膿症がある、鼻中隔が曲がっているなどの場合にはその治療も行います。 詳細は耳鼻咽喉科医療機関にお問い合わせください。 |
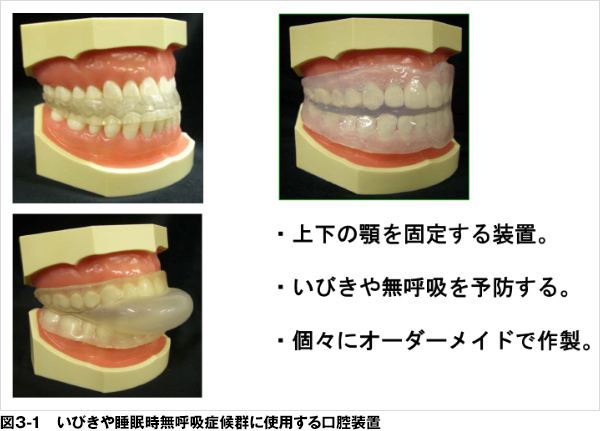
4) | 口腔内装置(図3-1,2) |
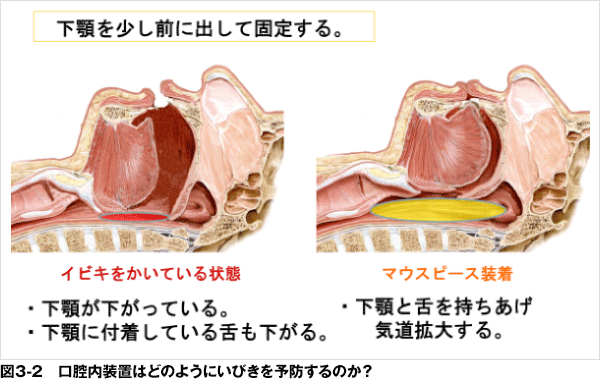
| 口腔内装置(OA)は、上下顎の歯列にマウスピースを装着し、下顎を前方に移動して、誘導、固定することにより、狭窄した上気道を広げ、通気性を良くする装置のことです。舌のみを前に出した状態で維持させ、上気道を広げるタイプのものもあります。また、OAを用いることにより、鼻呼吸を促す効果もあります。この治療法はAHIが5以上の場合より保険が適応となります。しかし、残っている歯牙が少なかったり、鼻呼吸ができない人には使用はお勧めできません。 |
- 1)OAの効果が期待できるケース
- 肥満の程度が軽度で、画像検査にて下顎が後退しており、上気道が狭いことが判明している場合に効果が期待できます。簡単なチェックの方法としては、下顎を前方に移動させることにより、いびきの音が少なくなる、もしくは、なくなる人には効果があると考えられています。
- 2)OAの治療の流れ
-
ⅰ. 重度の歯周病や、顎関節症がないことを確認します。
ⅱ. 上下顎の歯型およびかみ合せの位置を採取します。
ⅲ. 上あご、下あごにマウスピースを制作して、これを装着します。
ⅳ. 下あごを前に誘導して、いびきが少なくなることを確認した後、固定します。
ⅴ. OAを装着した後も、顎関節や筋肉に過剰な負担がないかなどを確認します。 ⅵ.OA使用中のいびきの状態や、眠気を確認しOAの使用効果の判定をします。再度PSG検査を行うこともあります。また、歯周病や顎関節の状態も常に確認します。
口腔内装置の作製には医科医療機関からの紹介状が必要となります。
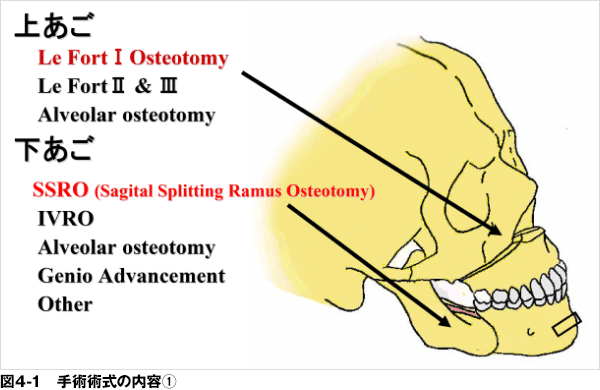
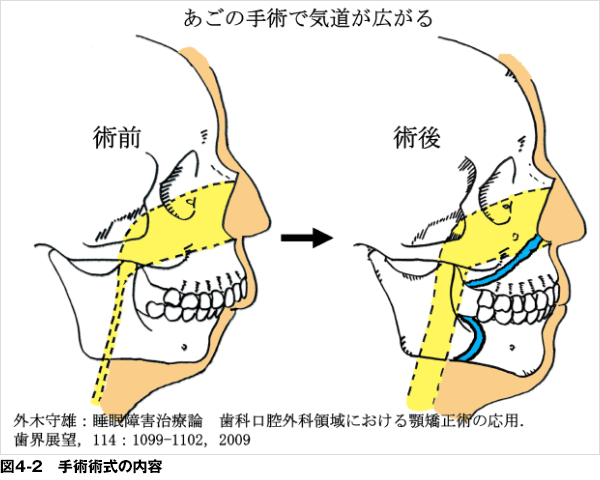
5)顎顔面外科療法(図4-1,2)
小顎症など顎顔面の骨格的な問題ある場合、顎顔面外科手術の有用性が言われています。顎顔面外科手術には、オトガイ‐舌筋 / 舌骨筋群前方牽引術(GA)と、上下顎骨前方移動術(BMA)があります。どちらも全身麻酔下での手術となり、10日程度の入院が必要となります。また、術後の合併症として、約1~2カ月にわたる頬部の腫脹や頬部から頸部におよぶ内出血斑、数カ月にわたる下唇からオトガイ部、口腔内にわたる知覚異常、さらに咬合時の違和感等を生じることがあります。
この治療法は、現在は睡眠障害に対する診断だけでは保険診療が出来ません。アゴが小さい、かみ合せが悪いという、顎変形症の診断がついた場合に保険適用されます。