注:本稿では、「タバコ」は、カタカナ表記を用いています。「タバコ」は、外来語なのでカタカナ表記が正しいのですが、日本では誤って、ひらがな、もしくは、漢字表記されています。
喫煙するということは?
「タバコは害だ」「タバコは身体に良くない」ということは、誰でも知っていますし、喫煙者も含めて、誰もが知っているはずだと思っています。しかし、本当のことを理解する必要があります。
タバコの煙の中には、約4,000種類の化学物質が含まれ、そのうちの約200種類が有害物質で、発がん物質が約70種類と言われていています1。さらに、タバコは、喫煙者だけの問題ではなく、タバコから吸い込んだ主流煙を喫煙者が吐き出す呼出煙と副流煙からなる受動喫煙(secondhand smoke)により不特定多数の健康までにも悪影響を与える点、さらに、「タバコを消した後にも残っているタバコ煙による汚染、 残留タバコ成分による健康被害、三次喫煙(thirdhand smoke)」2による健康被害までも留意する必要があります1〜5。
ニコチン依存症とは? 病気!? 禁煙ガイドラインとは?
今までは、タバコは嗜好品で、喫煙は単なる習慣で、本人の「意思」の間題であるとみなされていました。しかし、現在では、タバコが止められないのは、心理的依存とニコチン(依存性薬物)に対する身体的依存(ニコチン依存)より成り立つ「ニコチン依存症(薬物依存症の一つ)」という精神疾患として認識されています。
医科では、このニコチン依存症に対して、合同9学会*による禁煙ガイドライン(2005年12月発表)3に基づく禁煙治療が2006年4月より一定の条件を満たした医療機関では保険診療可能となっています。
すなわち、タバコを吸うことは病気、「ニコチン依存症とその関連疾患からなる喫煙病」という全身の病気で、「喫煙者は積極的禁煙治療を必要とする患者(タバコの犠牲者)」という考え方が基本になります1,3。
※合同9学会による禁煙ガイドライン
合同9学会とは、日本口腔衛生学会、日本口腔外科学会、日本公衆衛生学会、日本呼吸器学会、日本産科婦人科学会、日本循環器学会、日本小児科学会、日本心臓病学会、日本肺癌学会です(アンダーラインは、歯科関連学会)。現在は、歯科から、日本歯周病学会、日本歯科人間ドック学会、日本口腔インプラント学会が加わり、合同19学会が禁煙推進学術ネットワーク(http://www.kinennohi.jp/)として活動を行っています。
このガイドラインでは、医科だけではなく歯科の役割についても取り上げられています。また、2010年2月から、毎月22日(スワンスワン(吸わん吸わん))を「禁煙の日」(http://www.kinennohi.jp/about/)と日本記念日協会に登録し、脱タバコ啓発活動を積極的に行っています。
喫煙のお口(口腔)への影響 お口(口腔)としての特色
 タバコ煙が最初に通過するお口(口腔)は、喫煙の悪影響が最初に貯留する器官になります(図1)。すなわち、お口(口腔)に貯留、通過するタバコ煙による直接的影響と血液を介した間接的影響の双方が関わります。
タバコ煙が最初に通過するお口(口腔)は、喫煙の悪影響が最初に貯留する器官になります(図1)。すなわち、お口(口腔)に貯留、通過するタバコ煙による直接的影響と血液を介した間接的影響の双方が関わります。
タバコ煙の影響は、歯肉や口腔粘膜の上皮の厚さやその直下の粘膜下組織に分布する血管の分布度に依存します。一般的に、歯肉は硬く角化し、口腔粘膜の上皮は、口腔底、舌の下、口唇、歯槽粘膜(歯肉の下の部分)で薄く、硬口蓋(上顎内側)や舌背(舌の側面)で厚くなっています。特に、口腔底粘膜は、物質透過性が高く、薬剤の迅速な吸収を期待して、薬剤の舌下錠が使用されていることから、タバコ煙の影響を受けやすいことになります2,3,5。
喫煙の歯周組織への影響
喫煙直後、ニコチンの血管収縮作用により歯肉上皮下毛細血管網の血流量の減少、ヘモグロビン量及び酸素飽和度の低下を起こします。そして、長期間の喫煙につれて、逆に、炎症を起こした歯肉出血の減少をきたしてきます。
そのため、臨床的には、歯周ポケット(歯と歯肉の隙間)が深く進行した歯周炎であっても、歯周ポケットを検査した際の出血(プロービング時の歯肉出血、BOP)が少なく、歯肉のメラニン色素沈着(歯肉の赤黒い着色)もあり、歯肉の炎症症状が分かりにくくなっています(表1)。
歯周病喫煙患者において歯肉出血が少ないことは、疾患の発症や進行の自覚を遅らせることになります。さらに、ニコチンは線維芽細胞の増殖抑制、付着障害、コラーゲン産生能の低下に作用することから、臨床的には、歯肉は線維性の(硬い)深い歯周ポケットが形成され、進行していくことになります。
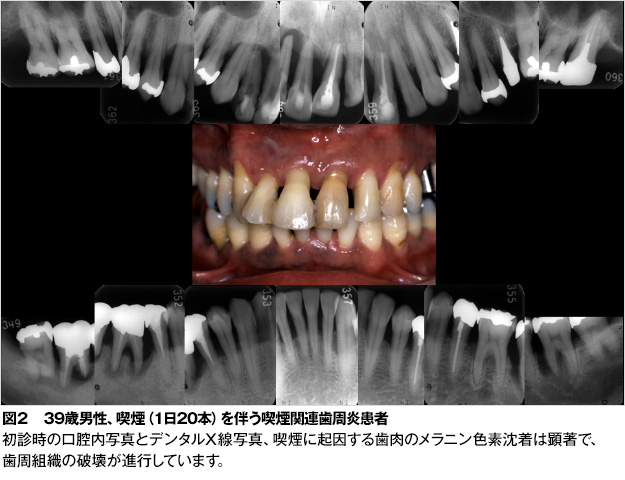
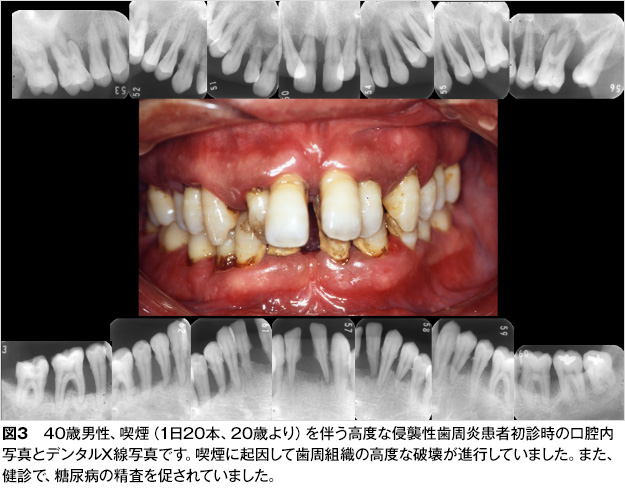
喫煙と歯周組織の破壊については、喫煙者では、BOPが少ないのですが、歯周ポケットの深さ(PD)、アタッチメントレベル(歯と歯根の境目から歯周ポケットの底部までの距離、CAL)、歯槽骨吸収がともに大きく、その結果、歯周炎の罹患率が高く、重度であることが分かっています(図2、3、表1)4-8。
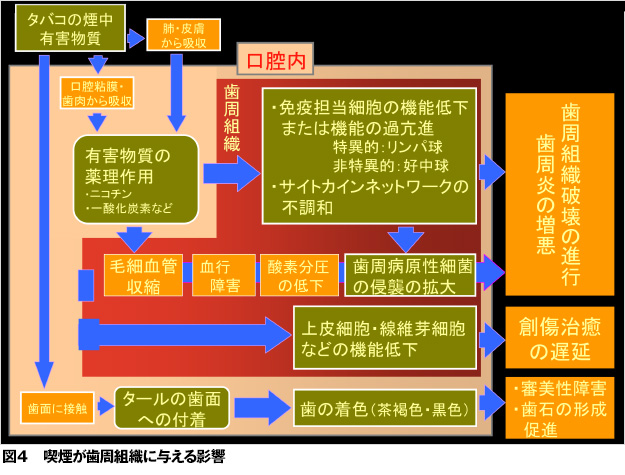
さらに、喫煙は免疫機能に対して抑制的に作用します。ニコチンは、からだを守ってくれる好中球の貪食能や化学走化性を低下させ、マクロファージによる抗原提示機能も抑制します。また、粘膜面での局所免疫に関与する免疫グロブリンA(IgA)、細菌やウィルス、薬物に対して生体反応を示す免疫グロブリンG(IgG)の低下をもたらします(図4)。したがって、喫煙は、歯周病の最大の危険因子です。日本歯周病学会の歯周病分類9によると、喫煙関連歯周炎と診断されます(図2、3)。
- 表1 喫煙者特有の歯周病所見(文献4の表を改変)
-
- 歯肉辺縁部の線維性の肥厚
- 重症度と比較して,歯肉の発赤,腫脹,浮腫が軽度
- プラーク,歯石の沈着量と病態が一致しない
- 同年代の非喫煙者の歯周炎と比較して病態が重度
- 歯面の着色
- 歯肉のメラニン色素沈着
受動喫煙による歯周組織への影響
一般的に、小児・胎児に対する受動喫煙は、気管支喘息などの呼吸器疾患、中耳疾患、胎児の発育異常、乳幼児突然死症候群、小児の発育・発達と行動への影響、小児がん、さらに、注意欠陥多動性障害(attention-deficit hyperactivity disorder, ADHD)*などの危険因子となります。同時に、受動喫煙により、歯周病、小児のう蝕や歯肉のメラニン色素沈着のリスクが高くなることが報告されています(図5)。
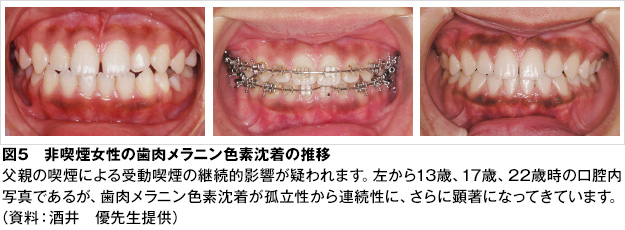
受動喫煙による歯肉のメラニン色素沈着は、歯科医療従事者や皆様にとって、お互いに、発見しやすい、見やすい部位にあるという点が特徴です。
※ADHD:精神年齢に比べて、不適当な注意力障害、衝動性、多動性を示す行動障害とされている。
禁煙による歯周組織への影響
(1) 禁煙による歯周組織への影響
禁煙による歯周組織への影響については、以下の報告があります。
歯周炎ではない喫煙者16名(男性、25.3 ± 4.0歳)の禁煙から1、3、5日後、1、2、4、8週後の歯肉血流量(GBF)と歯肉溝滲出液量(歯と歯肉の隙間に漏出した炎症性産物、GCF)を評価した報告です。その結果、ベースライン時の喫煙者のGBF率とGCF量は、非喫煙健常者(11名、24.4 ± 1.2歳)に比べ有意に低下していましたが、GBF率は禁煙3日後に有意に上昇し、5日後で非喫煙者レベルまで回復し、一方、GCF量は禁煙5日後に有意に増加し、2週後には非喫煙者レベルまで回復していました10。
(2) 歯周治療に対する禁煙の効果
3群の歯周炎患者(非喫煙者28名、前喫煙者55名、喫煙者60名)において局所麻酔下でのスケーリング・ルートプレーニング(SRP)処置に対して、処置前と治癒後(処置3カ月後)の臨床的、細菌学的改善効果が比較されています。すなわち、非喫煙者と前喫煙者ではほぼ同程度の改善を示したのに対して、喫煙者群は、歯周ポケット(PD)減少量および減少率や臨床的アタッチメントレベル(CAL)獲得量及び歯周病関連細菌の1つであるPorohyromonas gingivalisの検出率は、他の2群に比べ有意に悪化していました11。
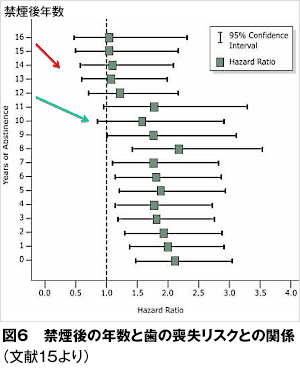 従来、喫煙の蓄積効果のリスク(歯周病の場合、治療後のエンドポイントである歯の喪失リスク)が禁煙により非喫煙者のレベルまで減少するのに5〜10年必要であることが示唆されています11-16。歯の喪失リスクに関しては、ボストンの退役軍人789名(男性、非喫煙者264名、50 ± 10歳、前喫煙者283名、49 ± 9歳、喫煙者242名、45 ± 8歳)を1968年から最長35年間前向きに観察した研究で検討されています15。すなわち、ベースライン時の喫煙者242名を、その後の禁煙者129名と喫煙継続者113名に分けて、3年毎に、現在歯数や歯周病所見を評価した結果、非喫煙者に比べて、喫煙者では、歯の喪失リスクは、2.1(95%CI 1.5-3.1)であったものが、禁煙1年後からそのリスクの低下が始まり、禁煙後10年で有意なリスクではなくなり(1.6(95%CI 0.9-2.9))、ほぼ同じリスクになるのが、13〜15年になる(1.0(95%CI 0.5-2.2))というものです(図6)。
従来、喫煙の蓄積効果のリスク(歯周病の場合、治療後のエンドポイントである歯の喪失リスク)が禁煙により非喫煙者のレベルまで減少するのに5〜10年必要であることが示唆されています11-16。歯の喪失リスクに関しては、ボストンの退役軍人789名(男性、非喫煙者264名、50 ± 10歳、前喫煙者283名、49 ± 9歳、喫煙者242名、45 ± 8歳)を1968年から最長35年間前向きに観察した研究で検討されています15。すなわち、ベースライン時の喫煙者242名を、その後の禁煙者129名と喫煙継続者113名に分けて、3年毎に、現在歯数や歯周病所見を評価した結果、非喫煙者に比べて、喫煙者では、歯の喪失リスクは、2.1(95%CI 1.5-3.1)であったものが、禁煙1年後からそのリスクの低下が始まり、禁煙後10年で有意なリスクではなくなり(1.6(95%CI 0.9-2.9))、ほぼ同じリスクになるのが、13〜15年になる(1.0(95%CI 0.5-2.2))というものです(図6)。
一方、別の大規模集団(男性の医師、歯科医師51,529名(40〜75歳)を対象とした前向き調査)での同様の調査では、非喫煙者に比較して、喫煙者では高い歯の喪失リスクをもっているのですが、禁煙によりそのリスクが徐々に低下していくものの、10年以上経過しても、20%(95%CI 1.1-1.3)の歯の喪失リスクがあることを報告しています16。
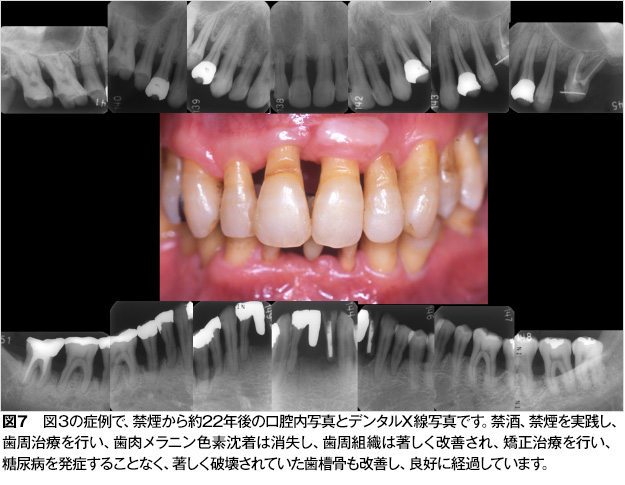
以上の報告をまとめると、喫煙者の歯肉微小循環は禁煙後の早い段階で回復し、喫煙により抑制されていた歯肉の炎症徴候や歯周治療後の治療反応性も改善し、歯周組織が早期に回復することが示唆されました(図7)。一方、アウトカムとしての歯の喪失に対する抑制には、10年以上が必要となります。
まとめ
う蝕や歯周病、歯列不正などで訪れた歯科医院や病院歯科での禁煙支援は、現時点では、「歯科でまさか禁煙支援!」とは想定していないだけに重要です。
例えば、歯科医院を訪れた患者さんが一人、歯科での禁煙支援がきっかけで禁煙に成功したとします。もちろん、危険因子となっていた歯周病は改善され、口腔がんのリスクは減少し、味覚が正常となり、楽しい食生活となるでしょう。しかし、それだけではありません。お口(口腔)以外の全ての臓器も同様に、危険因子がなくなることで、色々な病気のリスクが減少します。さらに、同居する家族、友人、職場、道ですれ違う不特定多数の人々等の受動喫煙、三次喫煙もなくなり、計り知れないメリットだらけです。今まで、お口(口腔)の病気の危険因子で、このような波及効果のあるものはありません。
タバコから「大切なひとだけでなく、その周囲を守る」ため、今後は、歯科からも積極的に禁煙支援を始めます。
- 参考文献
-
- 日本禁煙学会 禁煙学,第2版,南山堂,東京,2010, 2.
- Winickoff JP, Friebely J, Tanski SE, Sherrod C, Matt GE, Hovell MF, McMillen RC.: Beliefs about the health effects of “thirdhand” smoke and home smoking bans.Pediatrics, 123(1):e74-79, 2009
- 藤原久義, 阿彦忠之, 飯田真美, 加治正行, 木下勝之, 高野照夫, 高橋裕子, 竹下彰, 土居義典, 友池仁暢, 中澤 誠, 永井厚志, 埴岡 隆, 平野 隆, 伊藤隆之, 小川久雄, 望月友美子, 吉澤信夫, 川上雅彦, 川根博司, 神山由香理, 柴田敏之, 薗 潤, 坪井正博, 中田ゆり, 中村正和, 中村 靖, 松村敬久, 大和 浩, 島本和明, 代田浩之, 日本口腔衛生学会,日本口腔外科学会,日本公衆衛生学会,日本呼吸器学会,日本産婦人科学会,日本循環器学会:循環器病の診断と治療に関するガイドライン(2003-2004年度合同研究班報告) 禁煙ガイドライン,Circ J, 69(Suppl. IV):1005-1103, 2005
- 沼部幸博:歯周組織に対する喫煙の影響.日歯周誌45:133-141, 2003
- 稲垣幸司:歯科衛生士のためのQuint Study Club プロフェッショナルケア編(3) 歯科から発信!あなたにもできる禁煙支援,第1版,クインテッセンス出版,東京,2012
- 大森みさき,両角俊哉,稲垣幸司,横田 誠,沼部幸博,佐藤 聡,伊藤 弘,王 宝禮,上田雅俊,山田 了,伊藤公一:ポジション・ペーパー 喫煙の歯周組織に対する影響.日歯周誌,53(1):40-49, 2011
- Novak MJ, Novak KF, Preshaw PM.: Smoking and periodontal disease, Newman MG, Takei H, Klokkevold PR, Carranza FA, Carranza's Clinical Periodontology, 11th ed, Saunders, Philadelphia, 2012, 294-301.
- Geisinger ML, Holmes CM, Geurs NC, Vassilopoulos PJ, Reddy MS.: Host modulation for smokers undergoing periodontal maintenance: A review of current evidence. Clinical Advances in Periodontics, 1(1):54-60, 2011
- 日本歯周病学会 ガイドライン作成小委員会:歯周病の診断と治療の指針(2007年),医歯薬出版,東京,2007,4-5.
- Morozumi T, Kubota T, Sato T, Okuda K, Yoshie H.: Smoking cessation increases gingival blood flow and gingival crevicular fluid. J Clin Periodontol, 31:267-272, 2004
- Grossi SG, Zambon J, Machtei EE, Schifferle R, Andreana S, Genco RJ, Cummins D, Harrap G.: Effects of smoking and smoking cessation on healing after mechanical periodontal therapy. J Am Dent Assoc, 128:599-607, 1997
- Preshaw PM, Heasman L, Stacey F, Steen N, McCracken GI, Heasman PA.: The effect of quitting smoking on chronic periodontitis. J Clin Periodontol, 32:869-879, 2005
- Palmer RM, Wilson RF, Hasan AS, Scott DA.: Mechanisms of action of enviormental factors---tobacco smoking. J Clin Periodontol, 32:180-195, 2005
- Hanioka T, Ojima M, Tanaka K, Matsuo K, Sato F, Tanaka H.: Causal assessment of smoking and tooth loss: a systematic review of observational studies. BMC Public Health. 11:221, 2011
- Krall EA, Dietrich T, Nunn ME, Garcia RI.: Risk of tooth loss after cigarette smoking cessation. Prev Chronic Dis, 3(4):A115, 2006
- Dietrich T, Maserejian NN, Joshipura KJ, Krall EA, Garcia RI.: Tobacco use and incidence of tooth loss among US male health professionals. J Dent Res, 86(4):373-377, 2007
愛知学院大学短期大学部歯科衛生学科 教授 稲垣幸司